2021年5月17日是第17个“世界高血压日”,随着近年来饮食习惯等多种因素作用下,人们发现身边好像越来越多人都说自己有高血压,要一直吃降压药,大家可能会有一些疑惑,医生是怎么判断这个人是否得了高血压病呢?那些高血压患者又为什么要一直按时服用降压药呢?今天我们就来了解一下高血压的诊断与治疗。
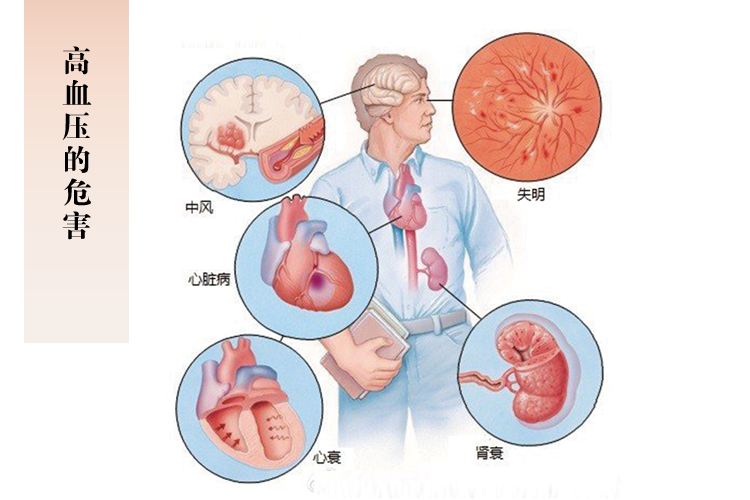
说起高血压字面意思理解为血压升高了,那么这个升高的“血压”是什么呢?人体心脏的收缩、舒张交替进行,推动血液在心脏和血管组成的密闭循环系统内持续流动,血液在血管里流动,血管内血液对血管壁产生一定的侧压力,这个侧压力就是我们说的血压。事实上,人群中血压呈连续性正态分布,正常血压和高血压划分无明确界限,因此目前医生诊断高血压的标准是根据临床及流行病学资料界定的。根据最新专家共识,医生们将以诊室血压测量结果为主要诊断依据,如果在不同的3天患者在医院门诊或住院部等被医生或护士测量的血压即所谓“诊室血压”,都出现了收缩压大于等于140mmHg,舒张压大于等于90mmHg的情况,将被诊断为高血压。生活中常会出现这种情况,有的人说以前也没量过血压,第一次在医院测量血压就发现收缩压≥140 mmHg而且舒张压≥90 mmHg,或者收缩压≥140 mmHg但是舒张压<90 mmHg也有虽然收缩压<140 mmHg正常但是舒张压≥90 mmHg这3种情况,这时他的血压虽然没有达到诊断为高血压的标准但是他的血压状况不是非常良好,医生一般会建议患者在4周内复查2次,看看再次测量的血压值来进一步判断是否可以诊断为高血压。大家一定要注意这里是以诊室血压测量结果为主要诊断依据,而家庭自测血压一般作为患者自我管理的主要手段,也可用于辅助诊断,但不能成为诊断高血压的主要依据。

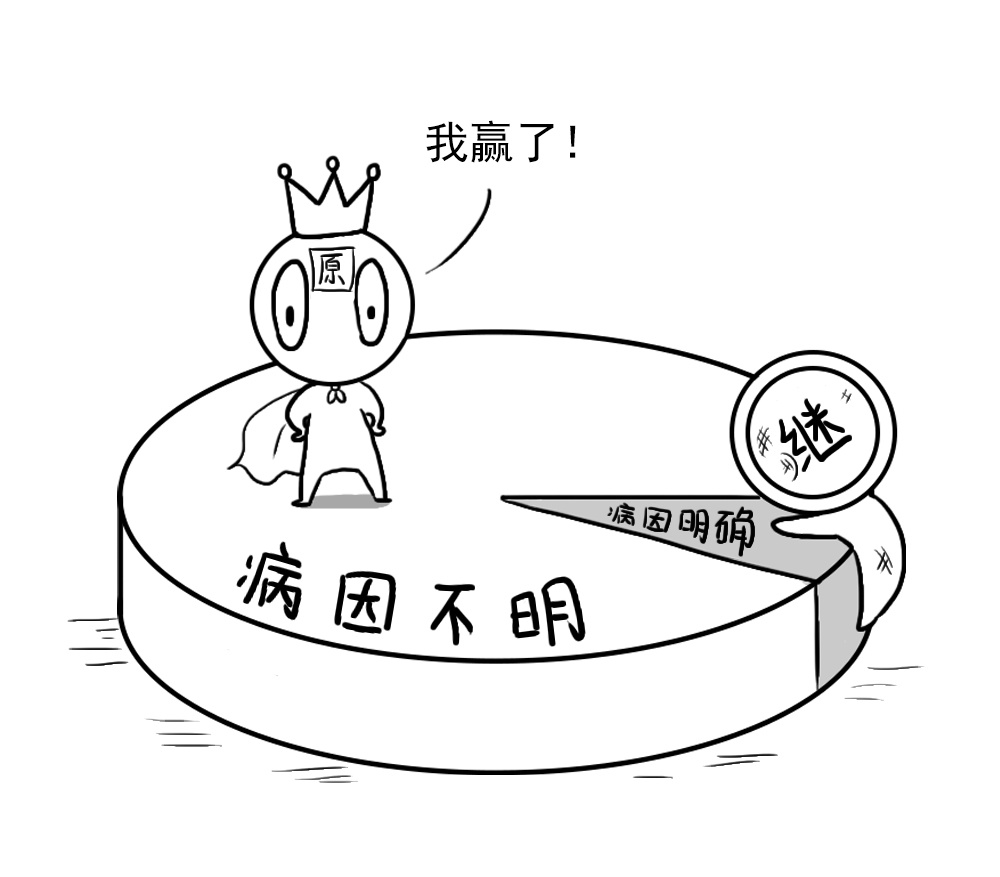
在医学上,医生们将出现高血压的原因是否明确为标准,把高血压分为继发性高血压和原发性高血压两大类。继发性高血压一般指某些确定的疾病或病因引起的血压升高,约占所有高血压的5%~10%左右,但随着诊断手段的不断提高,这一比例仍在上升。另一类病因不明确的高血压即称为原发性高血压。继发性高血压病因较多,至少有50种以上的疾病可导致继发性高血压,如肾实质性高血压、肾血管性高血压、嗜铬细胞瘤、原发性醛固酮增多症、妊娠高血压、药物引起的高血压等。多数继发性高血压可通过病因治疗得以根治。
而原发性高血压形成病因一般为多因素,尤其是遗传和环境因素相互作用的结果,但遗传和环境因素具体通过何种途径升高血压尚不明确。一方面遗传因素表现在高血压具有明显的家族聚集性,父母具有高血压则子女的发病率高达46%,约60%高血压病人有高血压家族史。而另一方面环境因素与饮食、精神应激和吸烟有关。饮食中钠盐平均摄入量与高血压患病率呈现显著正相关;高蛋白摄入属于升压因素;饮酒量与血压水平呈现线性相关,尤其与收缩压的相关性更强;饮食中饱和脂肪酸也属于升压因素。其他因素里如体重增加也是血压升高的危险因素,肥胖类型与高血压发生关系密切,腹型肥胖者容易发生高血压。一些药物也可导致血压升高,如口服避孕药、甘草、非甾体抗炎药等。而临床研究表明,高血压不是一种同质性疾病,不同个体间病因和发病机制不尽相同,现在研究表示可能的主要机制有神经机制,肾脏机制、激素机制、血管机制、胰岛素抵抗等所涉及的内容过于专业我们在此不细谈。
那么被诊断为高血压将怎么治疗呢?遗憾的是目前原发性高血压目前无根治方法,因此可能需要长期按时服药以维持血压稳定。我们治疗高血压的主要目的在于降低心脑血管并发症的发生和死亡风险。一般主张高血压患者的血压要降至140/90 mmHg以下。但对于合并了糖尿病、冠心病、心力衰竭、慢性肾脏疾病伴有蛋白尿的患者,如能耐受则血压应降至130/80 mmHg以下;65~79岁的患者血压降至150/90 mmHg以下,如能耐受,血压可进一步降至140/90mmHg以下;80岁及以上的患者血压降至150/90 mmHg以下即可。

一般高血压治疗方法有:1、生活方式干预。我们前面讲到饮食、精神应激和吸烟等环境因素以及肥胖等与高血压都密切相关。因此对确诊高血压的患者,应立即开始并长期坚持生活方式干预,即“健康生活方式六部曲”——限盐减重多运动,戒烟戒酒心态平。研究表明一些生活方式干预方法可明确降低血压,如减少钠盐摄入、减轻体重、规律的中等强度运动(如快走、慢跑、骑车、游泳、太极拳等常见健身方式)均有直接的降压效果。戒烟、戒酒可直接降低心血管病发生风险,更被大力提倡。此外,医生协助患者减轻精神压力、保持心理平衡,也是提高治疗效果的重要方面。

2、药物治疗。首先开始药物治疗时机很重要,最新指南提示所有高血压患者一旦诊断,建议在生活方式干预的同时立即启动药物治疗。但对于仅收缩压<160 mmHg 且舒张压<100 mmHg且未合并冠心病、心力衰竭、脑卒中、外周动脉粥样硬化病、肾脏疾病或糖尿病的高血压患者,医生也会根据病情及患者意愿暂缓给药,采用单纯生活方式干预最多3个月,若仍未达标,再启动药物治疗。其次降压药物选择方面,现在一般都选用证据明确、可改善预后的五大类降压药物(A、B、C、D),即ACEI、ARB、β受体阻滞剂、CCB和利尿剂。这五类药物分别对降压有着不同的特点。A指ACEI和ARB,这两类药物降压作用明确,尤其适用于伴有心力衰竭、心肌梗死后、糖尿病、慢性肾脏疾病的患者,有充足证据证明可改善预后。但严重肾功能不全及高血钾的患者、妊娠或计划妊娠患者禁用。B为β受体阻滞剂。可降低心率,尤其适用于心率偏快的患者,用于合并心肌梗死或心力衰竭的患者,可改善预后;用于冠心病、劳力性心绞痛患者,可减轻心绞痛症状,禁用于严重心动过缓患者及支气管哮喘患者。C:CCB这类药物是所谓的钙通道阻滞剂,常见药物如氨氯地平、硝苯地平缓释片或控释片、非洛地平缓释片等。此类药物降压作用强,耐受性较好,无绝对禁忌证,适用范围相对广,老年单纯收缩期高血压等更适用。常见的不良反应包括头痛、面部潮红、踝部水肿、心跳加快、牙龈增生等。D为利尿剂,噻嗪类利尿剂较为常用,尤其适用于老年人、单纯收缩期高血压及合并心力衰竭的患者。主要不良反应是低钾血症,且随着利尿剂使用剂量增加,低钾血症发生率也相应增加,痛风患者一般禁用噻嗪类利尿剂。近年来由上述五大类药物组合而成的单片复方制剂,由于服用方便,易于长期坚持,已成为高血压治疗的新模式。对于药物治疗方案,根据患者是否存在合并症以及其血压水平,选择合适的药物,优选长效药物,长效制剂有利于每日血压的平稳控制,对减少心血管并发症有益。但是具体药物的选择还是建议要听从专业医师的建议,不要自行选择药物,以免对身体造成不可挽回的损失。
在高血压的治疗过程中一般遵从三项原则:达标、平稳、综合管理。首先要降压达标,不论采用何种治疗,将血压控制在目标值以下是根本。其次是平稳降压,保持血压长期平稳至关重要,在这一方面医生会告知患者要长期坚持生活方式干预和药物治疗。再次要对高血压患者进行综合干预管理,即选择降压药物时应综合考虑其伴随合并症情况,此外,对于已患心血管疾病的患者及具有某些危险因素的患者,应考虑给予抗血小板及调脂治疗,以降低心血管疾病再发及死亡风险。
原发性高血压是一种“生活方式疾病”,不良生活方式和行为是高血压发生的主要危险因素。70%~80%的高血压发生与不良生活方式及行为有关。我国高血压发生的主要危险因素包括:高钠低钾饮食、超重或肥胖、长期过量饮酒、长期精神紧张及体力活动不足等。改变不良生活方式对高血压预防和治疗均有益处。为了我们的身体健康,建议我们都能拥有并坚持良好的生活方式!
参考文献:
《中国高血压防治指南》修订委员会. 心脑血管病防治. 2019.




 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国